
5 epidemier som truer i verden
Den pågående korona-pandemien (2020)
Med det globale utbruddet av covid-19 (koronaviruset) står verden nå overfor en pandemi. Les hva Leger Uten Grenser gjør, hvordan vi forbereder oss og hva vi bekymrer oss for.
Kolera
Forestill deg å ha fullstendig ukontrollerbar diaré, og at du kaster opp hele tiden. Forestill deg at du blir så svak at du ikke engang klarer å stå oppreist, og så uttørket at huden din blir stiv som papir. Hvis du ikke får i deg enorme mengder rent vann, kan du miste livet i løpet av noen timer.
Dette er virkeligheten for folk som blir smittet av kolera, en bakteriell mage- og tarminfeksjon som smitter via infisert vann eller mat, eller direkte kontakt med infiserte overflater.
I 2018 behandlet Leger Uten Grenser 63.700 kolerapasienter. Blant annet under det største kolerautbruddet Den demokratiske republikken Kongo hadde hatt på 20 år.
DR Kongo: Rammet av det verste kolerautbruddet på 20 år
Hvem av oss står i fare?
De av oss som bor i områder uten ordentlig infrastruktur eller der konflikt kommer i veien for vanlige tjenester. Flyktninger og internt fordrevne er spesielt i faresonen, i tillegg til folk som bor i tett befolkede områder under dårlige sanitærforhold.
I mange av de hardest rammede landene står det dårlig til med de humanitære forholdene, og epidemiberedskapen svikter.
Sånn jobber vi i flyktningleirer
Hva må til?
Når kolera bryter ut, må de syke isoleres og behandles med enkel væsketilførsel til de blir friske. Strenge smittevernsrutiner må være på plass.
Det finnes også to ulike vaksiner, men ikke nok doser til alle som trenger dem. Flere doser må produseres, og Verdens helseorganisasjon (WHO) må godkjenne flere vaksinealternativer.
I dag anbefaler WHO to doser av vaksiner. Men flere forskere mener at en bedre strategi for å bekjempe kolera er å vaksinere dobbelt så mange mennesker med én dose.
Artikkelen fortsetter etter bildet

Malaria
Denne parasittsykdommen er det lett å undervurdere, spesielt for de av oss som har tilgang til gode medisiner og bor i deler av verden hvor malariamyggen ikke lever. Men for millioner av oss stiller ting seg ganske annerledes.
Heldigvis blir det stadig færre malariatilfeller i verden, men det betyr ikke at faren er over: Fremdeles bryter epidemier ut, og antallet sesongbaserte tilfeller skyter ofte brått i været.
Og det er disse utbruddene som er spesielt farlige. Hvert fjerde malariadødsfall skjer under slike utbrudd, til tross for at bare 1 av 50 malariapasienter blir smittet under utbruddene.
Samtidig ser vi at parasitten begynner å bli resistent mot medisiner og myggen mot insektsspray.
I 2018 behandlet Leger Uten Grenser nesten 2,4 millioner malariapasienter, og vi ga forebyggende medisiner til titusener av barn.
Glemt fremskritt: 6,8 millioner malaria-dødsfall unngått siden 2001
Artikkelen fortsetter under bildet

Foto: Igor Barbero/ Leger Uten Grenser
Hvem av oss står i fare?
Det er spesielt farlig for barn å bli syke med malaria. De av oss som bor i områder med dårlig tilgang til medisinsk hjelp, løper også en stor risiko.
Ettersom malaria allerede forekommer i landene som gjerne rammes av slike utbrudd, er utbruddene også vanskelige å få øye på. Dermed kommer responsen i gang for sent.
Hva må til?
Tester, medisiner og forebyggingstiltak må være tilgjengelige for alle, også i avsidesliggende områder og på landsbygda.
Artesunat i sprøyteform er medisinen mot alvorlig malaria. Denne må flere få tilgang til, og det samme gjelder blodoverføringer.
Verktøyene som brukes til smittesporing, må oppdateres for å ta hensyn til motstandsdyktighet mot insektmidler.
Malariaovervåkingssystemer må styrkes. Terskler må defineres for utbrudd på land-, region- og distriktsnivå.
Verdens helseorganisasjon må gi bedre retningslinjer for forebyggende behandling under utbrudd.
Gratis behandling må garanteres under utbrudd.
Artikkelen fortsetter etter bildet

Meslinger
Hvis malaria er lett å undervurdere, hva da med meslinger? De fleste av oss om bor i rike land, er vaksinert for lenge siden. Mange tror at meslinger er en harmløs barnesykdom som det ikke er noen grunn til å bekymre seg over.
Men meslinger er en ekstremt smittsom virussykdom. Med komplikasjoner som diaré, uttørking, lungebetennelse og hjernebetennelse, kan den være dødelig. Barn med meslinger er også i faresonen for malaria og underernæring.
Det finnes ingen direkte behandling mot meslingvirussykdom annet enn isolasjon for å hindre videre smitte, smertelindring, febernedsettende medisiner, ernæring og behandling av komplikasjoner. Komplikasjoner oppstår i rundt 30 prosent av sykdomstilfellene.
Den beste måten å beskytte barn mot meslinger på er gjennom vaksine. En trygg og effektiv vaksine har eksistert siden 1960-tallet, men flere land sliter med lav vaksinasjonsdekning og blir rammet av utbrudd..
I 2018 ga Leger Uten Grenser vaksinerte vi 1,4 millioner barn mot meslinger, og ga lindrende behandling til titusener av barn.
Glemt fremskritt: Over 20 millioner barneliv har blitt spart på grunn av effektiv og billig vaksine
Artikkelen fortsetter under bildet
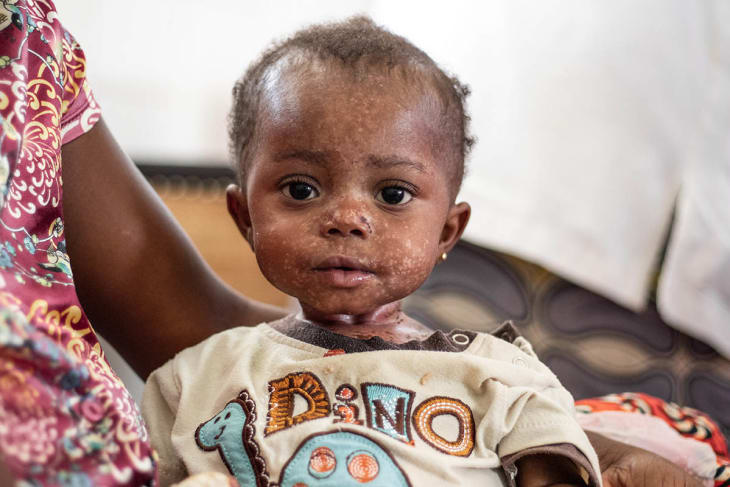
Begge jentene var alvorlige syke da de ankom klinikken, og dessverre døde søsteren til Phemba kort tid etter. Foto: Solen Mourlon / Leger Uten Grenser
Hvem av oss står i fare?
Mennesker i fattige land, hvor opptil 15 prosent av smittede kan dø av sykdommen. Under større utbrudd kan dødsraten stige til 20 prosent. Det betyr at meslingene dreper hver femte pasient.
Verdens største meslingutbrudd raser i Den demokratiske republikken Kongo
Hva må til?
Gratis behandling under meslingeutbrudd, også mot sykdommer som malaria.
Flere nødhjelpsorganisasjoner og mer offentlig helsepersonell må på banen under utbrudd.
Rutinevaksinering må støtte opp om vaksinering under utbrudd, ikke komme i veien for slik respons.
Bedre, mer fleksible overvåkingsmekanismer og kjappere respons.
Responsen må tilpasses hvert enkelt utbrudd, med hensyn til blant annet rammede aldersgrupper, dødelighet, og hvor lang tid utbruddet har vart.
Artikkelen fortsetter etter bildet
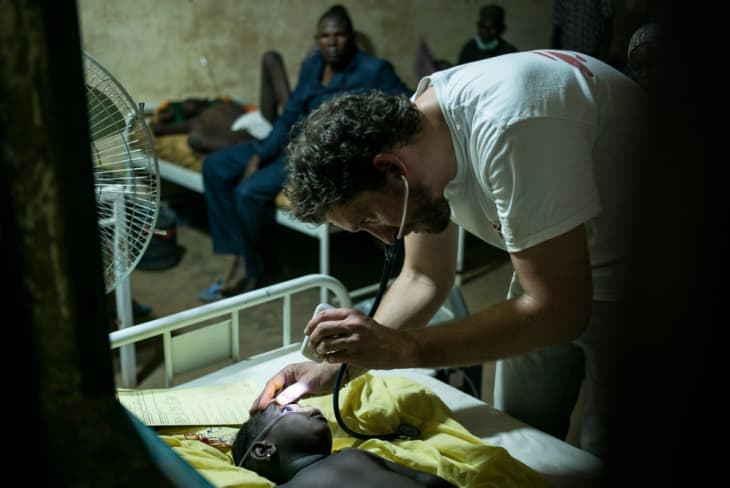
Hjernehinnebetennelse
Hjernen og ryggraden din er omsluttet av tynne membraner. Hvis bakterier, virus, eller sopp forårsaker infeksjoner i disse membranene, får du hjernehinnebetennelse, også kjent som meningitt. Og som du sikkert vet allerede: Sykdommen er både dødelig og smittsom.
En ny vaksine har vist seg svært effektiv mot meningokokk A-varianten av sykdommen, men nå begynner små utbrudd av andre varianter å dukke opp land som før var rammet av meningokokk A.
I 2018 vaksinerte Leger Uten Grenser 33.900 mennesker mot hjernehinnebetennelse.
Hvem av oss står i fare?
Hjernehinnebetennelse rammer verden over, men et bestemt område er spesielt utsatt: det såkalte «meningittbeltet», som strekker seg gjennom hele Afrika fra Senegal i vest til Etiopia i øst.
Her har den nye vaksinen gjort mye for å forebygge hjernehinnebetennelse og hindre smitte. Men i Nigeria og Burkina Faso har vi sett andre varianter av sykdommen bryte ut, og det blir stadig flere tilfeller av meningokokk C. Vaksinene mot denne varianten er mangelvare, og de er altfor dyre.
Hva må til?
Verdens helseorganisasjon og Unicef må sørge for at landene som er i faresonen, har nok vaksiner i beredskap til neste sesong med hjernehinnebetennelse.
Flere kanaler enn Unicef må på plass for å skaffe tilveie vaksinene, slik at vaksineringen kan settes i gang kjappere når utbruddet er et faktum.
Vaksineprodusentene må umiddelbart trappe opp produksjonen.
Verdens helseorganisasjon må legge til rette for annet enn vaksinasjonskampanjer, for eksempel utdeling av store mengder antibiotika for å begrense utbrudd.
Lær mer om hjernehinnebetennelse
Artikkelen fortsetter etter bildet

Nye og tilbakevendende virus og parasitter
Her har vi jukset litt, for dette dreier seg ikke bare om én enkelt sykdom. Zikaviruset som brøt ut i Latin-Amerika og som fanget verdens oppmerksomhet, er dessverre ikke alene: I 2015 så vi utbrudd av blant annet denguefeber, chikungunyafeber, MERS-virus og blødningsfebere som ebola.
Bortsett fra ebola er heldigvis ikke dødstallene for disse sykdommene veldig høye, men de er smertefulle og gjør at folk mister evnen til å jobbe og studere.
Vi mangler pålitelige og anvendelige diagnoseverktøy, og det finnes ingen gode forebyggingsmetoder eller behandlinger.
Parasittinfeksjoner som kala azar – som tidligere var under kontroll – er igjen på frammarsj. Årsakene er klimaendringer, flukt til eller fra rammede områder, og at konflikter skaper problemer for helsevesen.
Leger Uten Grenser har jobbet med disse glemte sykdommen i mange år og hadde fremdeles i 2019 dedikerte prosjekter til blant annet kala-azar, lassafeber og ebola.
Hvem av oss står i fare?
Mennesker i deler av Afrika, Asia og Amerika, men flere av sykdommene kan også ramme andre steder.
Hva må til?
Utbrudd må identifiseres og erklæres raskt, slik at tiltak kan settes i gang for å kontrollere smitteveier.
Flere folk og bedre opplæring for å sikre at sykdommene blir identifisert og håndtert, og for å ivareta smittevern.
Trappe opp helseopplysningsarbeid for å forebygge smitte og spre informasjon om sykdommene og hva folk skal gjøre hvis de blir smittet.
Og sist, men absolutt ikke minst: Verden må prioritere forskning og utvikling av tester, vaksiner og medisiner mot disse sykdommene – før det er for sent.

5 epidemier som truer i verden
Den pågående korona-pandemien (2020)
Med det globale utbruddet av covid-19 (koronaviruset) står verden nå overfor en pandemi. Les hva Leger Uten Grenser gjør, hvordan vi forbereder oss og hva vi bekymrer oss for.
Kolera
Forestill deg å ha fullstendig ukontrollerbar diaré, og at du kaster opp hele tiden. Forestill deg at du blir så svak at du ikke engang klarer å stå oppreist, og så uttørket at huden din blir stiv som papir. Hvis du ikke får i deg enorme mengder rent vann, kan du miste livet i løpet av noen timer.
Dette er virkeligheten for folk som blir smittet av kolera, en bakteriell mage- og tarminfeksjon som smitter via infisert vann eller mat, eller direkte kontakt med infiserte overflater.
I 2018 behandlet Leger Uten Grenser 63.700 kolerapasienter. Blant annet under det største kolerautbruddet Den demokratiske republikken Kongo hadde hatt på 20 år.
DR Kongo: Rammet av det verste kolerautbruddet på 20 år
Hvem av oss står i fare?
De av oss som bor i områder uten ordentlig infrastruktur eller der konflikt kommer i veien for vanlige tjenester. Flyktninger og internt fordrevne er spesielt i faresonen, i tillegg til folk som bor i tett befolkede områder under dårlige sanitærforhold.
I mange av de hardest rammede landene står det dårlig til med de humanitære forholdene, og epidemiberedskapen svikter.
Sånn jobber vi i flyktningleirer
Hva må til?
Når kolera bryter ut, må de syke isoleres og behandles med enkel væsketilførsel til de blir friske. Strenge smittevernsrutiner må være på plass.
Det finnes også to ulike vaksiner, men ikke nok doser til alle som trenger dem. Flere doser må produseres, og Verdens helseorganisasjon (WHO) må godkjenne flere vaksinealternativer.
I dag anbefaler WHO to doser av vaksiner. Men flere forskere mener at en bedre strategi for å bekjempe kolera er å vaksinere dobbelt så mange mennesker med én dose.
Artikkelen fortsetter etter bildet

Malaria
Denne parasittsykdommen er det lett å undervurdere, spesielt for de av oss som har tilgang til gode medisiner og bor i deler av verden hvor malariamyggen ikke lever. Men for millioner av oss stiller ting seg ganske annerledes.
Heldigvis blir det stadig færre malariatilfeller i verden, men det betyr ikke at faren er over: Fremdeles bryter epidemier ut, og antallet sesongbaserte tilfeller skyter ofte brått i været.
Og det er disse utbruddene som er spesielt farlige. Hvert fjerde malariadødsfall skjer under slike utbrudd, til tross for at bare 1 av 50 malariapasienter blir smittet under utbruddene.
Samtidig ser vi at parasitten begynner å bli resistent mot medisiner og myggen mot insektsspray.
I 2018 behandlet Leger Uten Grenser nesten 2,4 millioner malariapasienter, og vi ga forebyggende medisiner til titusener av barn.
Glemt fremskritt: 6,8 millioner malaria-dødsfall unngått siden 2001
Artikkelen fortsetter under bildet

Foto: Igor Barbero/ Leger Uten Grenser
Hvem av oss står i fare?
Det er spesielt farlig for barn å bli syke med malaria. De av oss som bor i områder med dårlig tilgang til medisinsk hjelp, løper også en stor risiko.
Ettersom malaria allerede forekommer i landene som gjerne rammes av slike utbrudd, er utbruddene også vanskelige å få øye på. Dermed kommer responsen i gang for sent.
Hva må til?
Tester, medisiner og forebyggingstiltak må være tilgjengelige for alle, også i avsidesliggende områder og på landsbygda.
Artesunat i sprøyteform er medisinen mot alvorlig malaria. Denne må flere få tilgang til, og det samme gjelder blodoverføringer.
Verktøyene som brukes til smittesporing, må oppdateres for å ta hensyn til motstandsdyktighet mot insektmidler.
Malariaovervåkingssystemer må styrkes. Terskler må defineres for utbrudd på land-, region- og distriktsnivå.
Verdens helseorganisasjon må gi bedre retningslinjer for forebyggende behandling under utbrudd.
Gratis behandling må garanteres under utbrudd.
Artikkelen fortsetter etter bildet

Meslinger
Hvis malaria er lett å undervurdere, hva da med meslinger? De fleste av oss om bor i rike land, er vaksinert for lenge siden. Mange tror at meslinger er en harmløs barnesykdom som det ikke er noen grunn til å bekymre seg over.
Men meslinger er en ekstremt smittsom virussykdom. Med komplikasjoner som diaré, uttørking, lungebetennelse og hjernebetennelse, kan den være dødelig. Barn med meslinger er også i faresonen for malaria og underernæring.
Det finnes ingen direkte behandling mot meslingvirussykdom annet enn isolasjon for å hindre videre smitte, smertelindring, febernedsettende medisiner, ernæring og behandling av komplikasjoner. Komplikasjoner oppstår i rundt 30 prosent av sykdomstilfellene.
Den beste måten å beskytte barn mot meslinger på er gjennom vaksine. En trygg og effektiv vaksine har eksistert siden 1960-tallet, men flere land sliter med lav vaksinasjonsdekning og blir rammet av utbrudd..
I 2018 ga Leger Uten Grenser vaksinerte vi 1,4 millioner barn mot meslinger, og ga lindrende behandling til titusener av barn.
Glemt fremskritt: Over 20 millioner barneliv har blitt spart på grunn av effektiv og billig vaksine
Artikkelen fortsetter under bildet

Begge jentene var alvorlige syke da de ankom klinikken, og dessverre døde søsteren til Phemba kort tid etter. Foto: Solen Mourlon / Leger Uten Grenser
Hvem av oss står i fare?
Mennesker i fattige land, hvor opptil 15 prosent av smittede kan dø av sykdommen. Under større utbrudd kan dødsraten stige til 20 prosent. Det betyr at meslingene dreper hver femte pasient.
Verdens største meslingutbrudd raser i Den demokratiske republikken Kongo
Hva må til?
Gratis behandling under meslingeutbrudd, også mot sykdommer som malaria.
Flere nødhjelpsorganisasjoner og mer offentlig helsepersonell må på banen under utbrudd.
Rutinevaksinering må støtte opp om vaksinering under utbrudd, ikke komme i veien for slik respons.
Bedre, mer fleksible overvåkingsmekanismer og kjappere respons.
Responsen må tilpasses hvert enkelt utbrudd, med hensyn til blant annet rammede aldersgrupper, dødelighet, og hvor lang tid utbruddet har vart.
Artikkelen fortsetter etter bildet

Hjernehinnebetennelse
Hjernen og ryggraden din er omsluttet av tynne membraner. Hvis bakterier, virus, eller sopp forårsaker infeksjoner i disse membranene, får du hjernehinnebetennelse, også kjent som meningitt. Og som du sikkert vet allerede: Sykdommen er både dødelig og smittsom.
En ny vaksine har vist seg svært effektiv mot meningokokk A-varianten av sykdommen, men nå begynner små utbrudd av andre varianter å dukke opp land som før var rammet av meningokokk A.
I 2018 vaksinerte Leger Uten Grenser 33.900 mennesker mot hjernehinnebetennelse.
Hvem av oss står i fare?
Hjernehinnebetennelse rammer verden over, men et bestemt område er spesielt utsatt: det såkalte «meningittbeltet», som strekker seg gjennom hele Afrika fra Senegal i vest til Etiopia i øst.
Her har den nye vaksinen gjort mye for å forebygge hjernehinnebetennelse og hindre smitte. Men i Nigeria og Burkina Faso har vi sett andre varianter av sykdommen bryte ut, og det blir stadig flere tilfeller av meningokokk C. Vaksinene mot denne varianten er mangelvare, og de er altfor dyre.
Hva må til?
Verdens helseorganisasjon og Unicef må sørge for at landene som er i faresonen, har nok vaksiner i beredskap til neste sesong med hjernehinnebetennelse.
Flere kanaler enn Unicef må på plass for å skaffe tilveie vaksinene, slik at vaksineringen kan settes i gang kjappere når utbruddet er et faktum.
Vaksineprodusentene må umiddelbart trappe opp produksjonen.
Verdens helseorganisasjon må legge til rette for annet enn vaksinasjonskampanjer, for eksempel utdeling av store mengder antibiotika for å begrense utbrudd.
Lær mer om hjernehinnebetennelse
Artikkelen fortsetter etter bildet

Nye og tilbakevendende virus og parasitter
Her har vi jukset litt, for dette dreier seg ikke bare om én enkelt sykdom. Zikaviruset som brøt ut i Latin-Amerika og som fanget verdens oppmerksomhet, er dessverre ikke alene: I 2015 så vi utbrudd av blant annet denguefeber, chikungunyafeber, MERS-virus og blødningsfebere som ebola.
Bortsett fra ebola er heldigvis ikke dødstallene for disse sykdommene veldig høye, men de er smertefulle og gjør at folk mister evnen til å jobbe og studere.
Vi mangler pålitelige og anvendelige diagnoseverktøy, og det finnes ingen gode forebyggingsmetoder eller behandlinger.
Parasittinfeksjoner som kala azar – som tidligere var under kontroll – er igjen på frammarsj. Årsakene er klimaendringer, flukt til eller fra rammede områder, og at konflikter skaper problemer for helsevesen.
Leger Uten Grenser har jobbet med disse glemte sykdommen i mange år og hadde fremdeles i 2019 dedikerte prosjekter til blant annet kala-azar, lassafeber og ebola.
Hvem av oss står i fare?
Mennesker i deler av Afrika, Asia og Amerika, men flere av sykdommene kan også ramme andre steder.
Hva må til?
Utbrudd må identifiseres og erklæres raskt, slik at tiltak kan settes i gang for å kontrollere smitteveier.
Flere folk og bedre opplæring for å sikre at sykdommene blir identifisert og håndtert, og for å ivareta smittevern.
Trappe opp helseopplysningsarbeid for å forebygge smitte og spre informasjon om sykdommene og hva folk skal gjøre hvis de blir smittet.
Og sist, men absolutt ikke minst: Verden må prioritere forskning og utvikling av tester, vaksiner og medisiner mot disse sykdommene – før det er for sent.

Postboks 8813 Youngstorget
0028 Oslo
Org.nr.:NO 977 097 495
Besøksadresse
Hausmannsgate 6
0186 Oslo
Kontakt oss / Om oss / Tilbakemelding / Personvern / Varsling
Svarer på spørsmål angående gaver og feltpartner-avtaler.
Tlf: 21 04 24 52 (09 - 16)
E-post: giverservice@legerutengrenser.no
Resepsjon
Tlf: 23 31 66 00 (09 - 16)
E-post: epost@legerutengrenser.no
Kontonummer til Leger Uten Grenser: 50100547500
Vipps-nummer til Leger Uten Grenser: 2177
Se alle måter du kan støtte.

Følg arbeidet vårt
